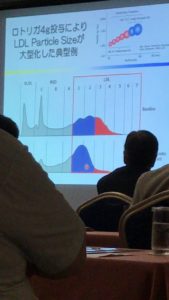
先日の7月2日に帝国ホテル東京で『Meet The Experts—適切な血糖・血圧管理のコツ−』という講演会に参加です。
この講演は糖尿病や高血圧、腎臓専門医の先生方が、それぞれの立場よりご講演していただきました。
講演会は金沢医科大学糖尿病・内分泌内科学古家大祐教授と、横浜市立大学医学部循環器・腎臓内科学田村功一主任教授らの座長進行で、
講演1では糖尿病専門医の立場より公益財団法人日本生命済生会付属日生病院糖尿病・内分泌センター長であられる住谷哲先生より「2型糖尿病治療の基本」
講演2では高血圧専門医である旭川医科大学内科学講座循環・呼吸・神経内科学教授であられる長谷部直幸先生からは「高血圧治療の原点回帰」
講演3では腎臓専門医の立場から中山寺いまいクリニック院長今井圓裕先生より「夏季の薬剤使用のピットフォール」というご講演をそれぞれ拝聴いたしました。
講演1の糖尿病治療では、やはり今DPP4阻害剤が糖尿病の治療の中心となってきた今、次の一手として、SGLT2阻害剤、もしくはメトホルミンという選択が現在の糖尿病治療のBest Therapyとなってます。
糖尿病患者さんの治療コントロールもHb−A1c<7%も多くみられてるようですが、やはり治療の基本は早期診断早期治療ということのようです。
現在では糖尿病の合併症として細小血管障害である網膜症や腎症、神経症に、大血管障害である心血管障害に加え、認知症発症やガンの発症なども広義の意味では糖尿病の合併症に位置付けられるようになってきてます。
そういった中、ただ単にHb-A1cのみみるのではなく、血糖変動幅も重要ですが、以外にも体重はもちろんのこと、血圧やLDL-c、尿中アルブミン、頸動脈エコー、血糖管理なども総じて有用な治療指標とすることが重要とのことでした。
また、メトホルミンには肝での糖新生でのグルカゴン抑制作用や、オートファジーの是正によるガン発生の抑制なども最近の知見でみられてるようです。
特にメトホルミンでの乳酸アシドーシスの合併も、発症すると高齢者などでは重篤化の懸念あるも、実際は熱発などの脱水等がきっかけとなることが多いので、いわゆる“シックデイ”等に気をつければということでした。
講演2での高血圧治療に関しては、まずは“適切な降圧”、“賢く治療選択”というのが求められるということです。
今後は人口減少に伴い高齢者の増加という傾向踏まえ、高血圧患者さんの治療目標で標準治療目標(SBP<140mmHg)にするのか、厳格コントロール(SBP<120mmHg)するのか、はたまた合併症があるのかないのかで治療選択も変わります。
そういった中では、治療の根本も“個別性”が求められます。
現在ではARB中心にCCBや利尿剤等が高血圧の治療の中心だと思われ、それらを如何に使い分けるかですが、患者さんの個別性に応じた治療選択が必要ということです。
講演3での夏季治療でのピットフォールでは、夏場の脱水等での糖尿病や高血圧治療の留意点をご指導頂きました。
ここでもやはり治療の“個別性”が求められるということで、みな一律に治療するのではなく、患者さんに応じた、また季節性を鑑みた治療が求められるということで、自身クリニックの新たな治療指針となった気がした講演会でした。
ご講演された先生方、ありがとうございました。